SERVICIOS
KINESIOTAPE
El kinesiotape, también conocido como cinta kinesiológica, es una delgada tira elástica de algodón con un adhesivo acrílico. Se utiliza para tratar lesiones atléticas y una variedad de trastornos físicos. La cinta está diseñada para imitar la elasticidad de la piel y se aplica sobre la piel para proporcionar soporte y reducir el dolor y la inflamación. El kinesiotape ganó popularidad en los Juegos Olímpicos de Beijing 2008 cuando muchos atletas fueron vistos usando tiras coloridas de cinta en varias partes de sus cuerpos.
+info
Material y diseño: El kinesiotape está hecho de un material elástico similar a la piel que se estira longitudinalmente. A diferencia de los vendajes tradicionales, el kinesiotape es delgado y transpirable, lo que permite que la piel respire y el sudor se evapore. Está diseñado para imitar la elasticidad y el grosor de la piel humana, lo que lo hace cómodo de usar y adecuado para aplicaciones de larga duración.
Objetivos del vendaje con kinesiotape: El kinesiotape se utiliza con varios objetivos terapéuticos, que pueden incluir el alivio del dolor, la reducción de la inflamación, la mejora de la circulación sanguínea y linfática, la corrección de la biomecánica y la postura, el soporte muscular y articular, y la facilitación del proceso de curación de lesiones musculoesqueléticas y tejidos blandos.
Aplicación del kinesiotape: La aplicación del kinesiotape implica una técnica específica que puede variar según el área del cuerpo y el objetivo terapéutico deseado. Antes de aplicar el vendaje, es importante preparar la piel limpiándola y secándola adecuadamente. El kinesiotape se estira a diferentes grados de tensión según la técnica utilizada y se aplica sobre la piel en patrones específicos que se adaptan a la anatomía y la función musculoesquelética.
Duración y uso: El kinesiotape puede permanecer en la piel durante varios días, dependiendo de la técnica de aplicación y la tolerancia del paciente. Aunque es resistente al agua y al sudor, se recomienda evitar la exposición prolongada al agua para prolongar la durabilidad del vendaje. El kinesiotape también se puede usar durante la actividad física y deportiva, ya que proporciona soporte y estabilidad sin limitar el movimiento.
Evidencia científica: Aunque el kinesiotape es ampliamente utilizado en la práctica clínica, la evidencia científica sobre su efectividad es mixta. Algunos estudios han encontrado beneficios en términos de alivio del dolor, mejora
NEURODINÁMICA
También conocida como neurodinámica clínica, es un área de la fisioterapia que se enfoca en el estudio y tratamiento de las estructuras nerviosas, incluyendo los nervios periféricos y la médula espinal, así como su relación con el movimiento y la función del cuerpo. Esta disciplina se basa en la comprensión de la biomecánica y fisiología del sistema nervioso y busca identificar y abordar disfunciones neurológicas que pueden contribuir a los síntomas del paciente, como dolor, entumecimiento, debilidad o alteraciones del movimiento.
+info
Biomecánica neural: La neurodinámica se basa en la comprensión de la biomecánica neural, que se refiere a la forma en que los nervios periféricos y la médula espinal se mueven, se estiran y se comprimen en respuesta al movimiento del cuerpo. Los nervios son estructuras altamente móviles y dinámicas que pueden experimentar restricciones o irritación cuando se ven comprometidos por lesiones, cirugías, posturas anormales o movimientos repetitivos.
Evaluación clínica: En la neurodinámica clínica, se utiliza una serie de pruebas y técnicas de evaluación para evaluar la movilidad y la sensibilidad de los nervios periféricos y la médula espinal. Esto puede incluir pruebas de tensiones neurales, que implican estirar suavemente los nervios en diferentes posiciones para evaluar su movilidad y detectar cualquier restricción o irritación.
Tratamiento: Una vez que se identifican las disfunciones neurales, se pueden aplicar diversas técnicas de tratamiento para abordarlas. Estas pueden incluir ejercicios de movilización neural, que implican movimientos específicos diseñados para restaurar la movilidad y la elasticidad de los nervios, así como técnicas de liberación neural, que implican la aplicación de presión suave sobre los nervios para aliviar la irritación y restaurar la función nerviosa normal.
Aplicación clínica: La neurodinámica se utiliza en una variedad de condiciones musculoesqueléticas y neurológicas, que incluyen dolor de espalda, ciática, síndrome del túnel carpiano, neuralgia del trigémino, dolor de cuello y hombro, entre otros. Esta disciplina se utiliza tanto para el tratamiento de lesiones agudas como crónicas, así como para la prevención de lesiones y la optimización del rendimiento en atletas y personas activas.
Enfoque integrador: La neurodinámica se integra comúnmente con otros enfoques de fisioterapia, como terapia manual, ejercicios terapéuticos, modalidades físicas y educación del paciente. Al abordar las disfunciones neurales junto con otros aspectos del sistema musculoesquelético, se puede proporcionar un enfoque integral y holístico para el tratamiento de los síntomas del paciente.
En resumen, la neurodinámica es una área especializada de la fisioterapia que se enfoca en el estudio y tratamiento de las estructuras nerviosas y su relación con el movimiento y la función del cuerpo. Al identificar y abordar disfunciones neurales, se puede ayudar a aliviar el dolor, mejorar la movilidad y restaurar la función en una variedad de condiciones musculoesqueléticas y neurológicas.
OSTEOPATÍA
Es un enfoque terapéutico holístico que se basa en la idea de que el cuerpo tiene la capacidad inherente de curarse a sí mismo. Los osteópatas utilizan técnicas manuales para diagnosticar, tratar y prevenir una variedad de trastornos musculoesqueléticos y de otros sistemas del cuerpo. Esta disciplina se centra en la interrelación entre la estructura del cuerpo (como los huesos, músculos, articulaciones, tejidos blandos y órganos) y su función, reconociendo que cualquier alteración en la estructura puede afectar la función y viceversa.
+info
Enfoque holístico: La osteopatía considera al cuerpo como una unidad integrada en la que todas las partes están interconectadas y afectan la salud en su conjunto. En lugar de simplemente tratar síntomas específicos, los osteópatas buscan abordar las causas subyacentes de los problemas de salud, teniendo en cuenta la estructura, función y bienestar general del paciente.
Principio de autorregulación y autocuración: Según la filosofía osteopática, el cuerpo tiene la capacidad natural de autorregularse y autocurarse. Los osteópatas creen que su papel es facilitar este proceso al restaurar el equilibrio y la armonía en el cuerpo, eliminando cualquier restricción o disfunción que pueda estar impidiendo la capacidad del cuerpo para sanar.
Evaluación y diagnóstico: Los osteópatas realizan una evaluación completa del paciente, que puede incluir una historia clínica detallada, evaluación física, pruebas de movimiento y palpación de tejidos blandos y estructuras musculoesqueléticas. Esta evaluación les ayuda a identificar áreas de restricción, disfunción o desequilibrio en el cuerpo.
Tratamiento manual: El tratamiento osteopático se basa principalmente en técnicas manuales, como la manipulación articular, movilización de tejidos blandos, estiramientos, masajes y técnicas de liberación miofascial. Estas técnicas se utilizan para restaurar la movilidad, mejorar la circulación sanguínea y linfática, aliviar la tensión muscular y promover la curación.
Tratamiento global y específico: Los osteópatas consideran tanto la estructura como la función del cuerpo al diseñar un plan de tratamiento. Esto puede implicar trabajar en áreas específicas de restricción o disfunción, así como abordar el cuerpo en su conjunto para promover el equilibrio y la armonía en el sistema musculoesquelético y otros sistemas del cuerpo.
Educación y prevención: Los osteópatas también proporcionan educación y orientación sobre el autocuidado, la prevención de lesiones y la promoción del bienestar general. Esto puede incluir recomendaciones sobre nutrición, ejercicio, postura, ergonomía, manejo del estrés y otros aspectos relacionados con el estilo de vida que pueden afectar la salud.
REHABILITACIÓN
es un proceso multidisciplinario diseñado para ayudar a las personas a recuperarse física, mental y emocionalmente después de una lesión, enfermedad o cirugía. El objetivo principal de la rehabilitación es restaurar la función, la independencia y la calidad de vida del individuo afectado. Este proceso puede involucrar a varios profesionales de la salud, incluidos fisioterapeutas, terapeutas ocupacionales, logopedas, psicólogos y médicos, trabajando en conjunto para proporcionar un enfoque integral de cuidado.
+info
Evaluación inicial: El proceso de rehabilitación generalmente comienza con una evaluación integral del individuo, que puede incluir una historia clínica detallada, evaluación física, pruebas de diagnóstico y una evaluación de las necesidades y metas del paciente. Esta evaluación ayuda a determinar el alcance de la lesión o enfermedad, así como el plan de tratamiento adecuado para abordar las necesidades específicas del paciente.
Establecimiento de metas: Una vez completada la evaluación inicial, se establecen metas realistas y alcanzables para la rehabilitación. Estas metas pueden incluir recuperar la función motora, mejorar la fuerza y la flexibilidad, recuperar la independencia en las actividades de la vida diaria, aliviar el dolor, mejorar la calidad del movimiento, y lograr una mejoría en la salud mental y emocional.
Desarrollo de un plan de tratamiento: Con base en la evaluación inicial y las metas establecidas, se desarrolla un plan de tratamiento individualizado para el paciente. Este plan de tratamiento puede incluir una variedad de intervenciones y modalidades terapéuticas, que pueden incluir fisioterapia, terapia ocupacional, terapia del habla y lenguaje, terapia psicológica, medicamentos, dispositivos de asistencia y adaptaciones ambientales.
Implementación del tratamiento: Una vez establecido el plan de tratamiento, se lleva a cabo la implementación de las intervenciones terapéuticas. Esto puede incluir sesiones de terapia individuales o grupales, ejercicios y actividades específicas diseñadas para abordar las necesidades y metas del paciente, así como el seguimiento regular del progreso del paciente para realizar ajustes según sea necesario.
Educación y entrenamiento: La educación y el entrenamiento son componentes importantes de la rehabilitación, ya que ayudan a los pacientes y a sus familias a comprender mejor la lesión o enfermedad, aprender estrategias de autocuidado, aprender a usar dispositivos de asistencia, y aprender técnicas para prevenir lesiones futuras.
Seguimiento y ajuste del plan de tratamiento: A medida que avanza el proceso de rehabilitación, se realiza un seguimiento regular del progreso del paciente y se hacen ajustes en el plan de tratamiento según sea necesario. Esto puede incluir cambios en las metas de rehabilitación, modificaciones en las intervenciones terapéuticas, y la transición a programas de mantenimiento o seguimiento a largo plazo después de la finalización de la rehabilitación intensiva.
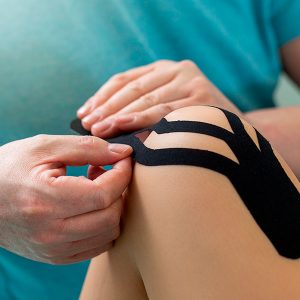
VENDAJES NEUROMUSCULARES
Conocidos como kinesiotape o cintas de kinesiología, son un tipo de vendaje elástico utilizado en fisioterapia y medicina deportiva. Estos vendajes están diseñados para proporcionar soporte y estabilidad a los músculos y articulaciones, al tiempo que permiten un rango completo de movimiento. Se aplican directamente sobre la piel y pueden permanecer en su lugar durante varios días, incluso durante la actividad física y deportiva.
+info
Material y diseño: Los vendajes neuromusculares están hechos de un material elástico similar a la piel que imita las propiedades mecánicas de los tejidos humanos. Están diseñados para estirarse en longitud, pero no en anchura, lo que permite un movimiento completo de las articulaciones mientras proporcionan soporte y estabilidad a los músculos y tejidos blandos circundantes.
Propiedades terapéuticas: Los vendajes neuromusculares tienen varias propiedades terapéuticas, que incluyen el alivio del dolor, la reducción de la inflamación, la mejora de la circulación sanguínea y linfática, la corrección de la biomecánica y la postura, la facilitación del proceso de curación y la prevención de lesiones. Estas propiedades se logran a través de la interacción entre el vendaje y la piel, lo que estimula los receptores sensoriales y neuromusculares y mejora la función musculoesquelética.
Aplicación del vendaje: La aplicación de los vendajes neuromusculares implica una técnica específica que puede variar según el área del cuerpo y el objetivo terapéutico deseado. Antes de aplicar el vendaje, es importante preparar la piel limpiándola y secándola adecuadamente. El vendaje se estira a diferentes grados de tensión según la técnica utilizada y se aplica sobre la piel en patrones específicos que se adaptan a la anatomía y la función musculoesquelética.
Duración y uso: Los vendajes neuromusculares pueden permanecer en la piel durante varios días, dependiendo de la técnica de aplicación y la tolerancia del paciente. Aunque son resistentes al agua y al sudor, se recomienda evitar la exposición prolongada al agua para prolongar la durabilidad del vendaje. Los vendajes neuromusculares también se pueden usar durante la actividad física y deportiva, ya que proporcionan soporte y estabilidad sin limitar el movimiento.
Evidencia científica: Aunque los vendajes neuromusculares son ampliamente utilizados en la práctica clínica, la evidencia científica sobre su efectividad es mixta. Algunos estudios han encontrado beneficios en términos de alivio del dolor, mejora de la función y facilitación del proceso de curación, mientras que otros estudios han encontrado resultados inconsistentes o no han demostrado beneficios significativos sobre otras formas de tratamiento. Se necesitan más investigaciones para comprender completamente los mecanismos de acción y los efectos de los vendajes neuromusculares.
FISIOTERAPIA INVASIVA
también conocida como fisioterapia musculoesquelética invasiva, es un enfoque terapéutico que implica el uso de técnicas invasivas, como la inserción de agujas o la aplicación de corrientes eléctricas, para tratar lesiones musculoesqueléticas y del tejido blando. A diferencia de la fisioterapia convencional, que se centra en el uso de técnicas no invasivas como el ejercicio terapéutico, la terapia manual y las modalidades físicas, la fisioterapia invasiva involucra procedimientos que penetran la piel y alcanzan los tejidos internos.
+info
Punción seca: La punción seca es una técnica que implica la inserción de agujas delgadas y estériles en los puntos gatillo miofasciales, que son áreas de tensión muscular que pueden causar dolor y limitación de movimiento. La inserción de la aguja tiene como objetivo desactivar el punto gatillo y aliviar los síntomas asociados, como el dolor y la rigidez muscular.
Electrolisis percutánea intratisular (EPI): La EPI es una técnica que combina la inserción de agujas con la aplicación de corrientes eléctricas de baja intensidad para tratar lesiones de tejidos blandos como tendones y músculos. La corriente eléctrica generada durante la EPI puede tener efectos analgésicos, antiinflamatorios y regenerativos en los tejidos afectados.
Acupuntura: Aunque la acupuntura es una práctica médica tradicional en sí misma, algunos fisioterapeutas utilizan agujas de acupuntura como parte de la fisioterapia invasiva para tratar una variedad de condiciones musculoesqueléticas y dolor crónico. La acupuntura se basa en la teoría de la medicina china de que la inserción de agujas en puntos específicos del cuerpo puede restaurar el equilibrio energético y promover la curación.
Terapia de puntos gatillo: Además de la punción seca, existen otras técnicas invasivas de terapia de puntos gatillo que implican la aplicación de presión directa sobre los puntos gatillo miofasciales para liberar la tensión muscular y reducir el dolor. Esto puede incluir el uso de instrumentos especiales, como ganchos de presión o dispositivos de terapia de vibración.

FISIOTERAPIA PEDIÁTRICA
Es una especialidad dentro del campo de la fisioterapia que se enfoca en el tratamiento y la atención de niños desde recién nacidos hasta adolescentes. Su objetivo es maximizar el potencial de movimiento y funcionalidad de los niños, así como promover su desarrollo físico y cognitivo. La fisioterapia pediátrica aborda una amplia gama de condiciones y trastornos que afectan el movimiento y la función en los niños, incluyendo discapacidades físicas, retrasos en el desarrollo, lesiones musculoesqueléticas, condiciones neuromusculares, trastornos ortopédicos y problemas respiratorios, entre otros.
+info
Evaluación y diagnóstico: Los fisioterapeutas pediátricos realizan evaluaciones completas para evaluar las habilidades motoras, la fuerza muscular, la función sensorial y otras áreas relacionadas con el movimiento y la función en los niños. Esto puede incluir observación del movimiento, pruebas de rango de movimiento, evaluación del tono muscular, pruebas de equilibrio y coordinación, así como evaluación del desarrollo motor.
Intervención temprana: La fisioterapia pediátrica a menudo se realiza como parte de un programa de intervención temprana para niños que muestran signos de retraso en el desarrollo o tienen condiciones médicas que pueden afectar su capacidad para moverse y funcionar. El objetivo es proporcionar intervención y apoyo lo antes posible para maximizar el potencial de desarrollo del niño y abordar cualquier problema de movimiento o funcionalidad de manera oportuna.
Tratamiento individualizado: Los fisioterapeutas pediátricos desarrollan planes de tratamiento individualizados que se adaptan a las necesidades únicas de cada niño y su familia. Esto puede incluir una variedad de intervenciones, como ejercicios terapéuticos, técnicas de terapia manual, actividades de juego dirigidas, entrenamiento en habilidades motoras, uso de dispositivos de asistencia y adaptaciones ambientales.
Manejo de condiciones específicas: La fisioterapia pediátrica aborda una amplia gama de condiciones médicas y trastornos que afectan el movimiento y la función en los niños. Esto puede incluir parálisis cerebral, espina bífida, displasia de cadera, tortícolis congénita, trastornos neuromusculares, síndrome de Down, trastornos ortopédicos, lesiones traumáticas, condiciones respiratorias y mucho más.
Apoyo a la familia y la comunidad: Los fisioterapeutas pediátricos trabajan en estrecha colaboración con las familias y otros profesionales de la salud para proporcionar un enfoque integral y coordinado para el cuidado del niño. Esto puede incluir educación para los padres sobre estrategias de cuidado en el hogar, recomendaciones para actividades recreativas y deportivas, asesoramiento sobre dispositivos de asistencia y adaptaciones en el hogar y la escuela.
FISIOTERAPIA ORTOPÉDICA Y TRAUMATOLOGÍA
Es una especialidad dentro del campo de la fisioterapia que se centra en el tratamiento de lesiones musculoesqueléticas y traumatismos relacionados con el sistema musculoesquelético. Los fisioterapeutas especializados en esta área trabajan en colaboración con ortopedistas, traumatologos y otros profesionales de la salud para proporcionar evaluación, diagnóstico y tratamiento a pacientes con una amplia gama de condiciones musculoesqueléticas, incluyendo lesiones deportivas, fracturas, luxaciones, lesiones de tejidos blandos, cirugías ortopédicas y traumatismos.
+info
Evaluación y diagnóstico: Los fisioterapeutas ortopédicos y traumatológicos realizan una evaluación completa de la condición del paciente para determinar la causa subyacente de sus síntomas y establecer un diagnóstico preciso. Esto puede incluir la revisión del historial médico del paciente, pruebas de movilidad y flexibilidad, pruebas de fuerza y función muscular, evaluación de la marcha y el movimiento, y pruebas específicas para identificar lesiones o disfunciones musculoesqueléticas.
Plan de tratamiento: Una vez que se ha realizado el diagnóstico, se desarrolla un plan de tratamiento individualizado para abordar las necesidades específicas del paciente. Esto puede incluir una variedad de intervenciones, como terapia manual, ejercicios terapéuticos, modalidades físicas (calor, frío, electroterapia), entrenamiento de la marcha y la postura, técnicas de relajación y control del dolor, y educación del paciente sobre el manejo de la lesión o condición.
Rehabilitación postoperatoria: Los fisioterapeutas ortopédicos y traumatológicos juegan un papel fundamental en la rehabilitación después de cirugías ortopédicas y traumatismos graves. Trabajan en estrecha colaboración con cirujanos ortopédicos y traumatologos para diseñar programas de rehabilitación personalizados que ayuden a los pacientes a recuperar la fuerza, la movilidad y la función después de la cirugía. Esto puede incluir ejercicios específicos para fortalecer los músculos debilitados, técnicas de movilización para mejorar la flexibilidad articular, y programas de entrenamiento funcional para reintegrar al paciente en sus actividades cotidianas.
Prevención de lesiones: Además de tratar lesiones musculoesqueléticas existentes, los fisioterapeutas ortopédicos y traumatológicos también trabajan en la prevención de futuras lesiones. Esto puede incluir educación sobre la ergonomía y la biomecánica correctas, instrucción en técnicas de levantamiento seguro, recomendaciones de equipo protector y dispositivos de asistencia, y programas de entrenamiento de fuerza y flexibilidad para mejorar la resistencia y la estabilidad musculoesquelética.
Enfoque multidisciplinario: La fisioterapia ortopédica y traumatología a menudo implica trabajar en equipo con otros profesionales de la salud, como médicos, cirujanos, terapeutas ocupacionales, psicólogos y entrenadores deportivos, para proporcionar una atención integral y coordinada al paciente. Este enfoque multidisciplinario garantiza que se aborden todas las necesidades del paciente y se maximice su recuperación y rehabilitación.
FISIOTERAPIA DEPORTIVA
es una rama especializada de la fisioterapia que se centra en la prevención, evaluación, tratamiento y rehabilitación de lesiones relacionadas con la actividad física y el deporte. Su objetivo principal es ayudar a los atletas y personas activas a recuperarse de lesiones, prevenir futuras lesiones y mejorar su rendimiento deportivo.
+info
Prevención de lesiones: Los fisioterapeutas deportivos trabajan para identificar y abordar los factores de riesgo de lesiones deportivas antes de que ocurran. Esto puede incluir la evaluación de la técnica de movimiento, la corrección de desequilibrios musculares, el diseño de programas de entrenamiento específicos y la educación sobre la prevención de lesiones.
Evaluación inicial: Cuando un atleta se lesiona, el fisioterapeuta deportivo realiza una evaluación inicial para determinar la naturaleza y la gravedad de la lesión. Esto puede incluir una historia clínica detallada, evaluación física, pruebas de movimiento funcional y, en algunos casos, pruebas de diagnóstico por imágenes como radiografías, resonancia magnética o ecografía.
Tratamiento de lesiones: Una vez que se ha realizado la evaluación inicial, el fisioterapeuta deportivo desarrolla un plan de tratamiento individualizado para abordar la lesión específica y ayudar en el proceso de recuperación. Esto puede incluir terapia manual, ejercicios terapéuticos, modalidades de tratamiento (como calor, frío, electroterapia), estiramientos, fortalecimiento, técnicas de control del dolor y terapia de rehabilitación funcional.
Rehabilitación: La rehabilitación es una parte fundamental de la fisioterapia deportiva y se centra en restaurar la función, la fuerza, la flexibilidad y la movilidad afectadas por la lesión. El fisioterapeuta deportivo trabaja en estrecha colaboración con el paciente para diseñar un programa de rehabilitación progresivo que se adapte a las necesidades individuales y objetivos de recuperación.
Readaptación al deporte: Una vez que el paciente ha progresado en su rehabilitación y está listo para regresar a la actividad deportiva, el fisioterapeuta deportivo proporciona orientación y apoyo en el proceso de readaptación al deporte. Esto puede incluir la transición gradual a actividades deportivas específicas, entrenamiento de fuerza y acondicionamiento, modificación de la técnica de movimiento y prevención de recaídas.
Optimización del rendimiento: Además de tratar lesiones, los fisioterapeutas deportivos también trabajan para optimizar el rendimiento deportivo mediante la identificación y corrección de desequilibrios musculares, mejorando la biomecánica del movimiento, aumentando la resistencia y la fuerza, y proporcionando educación sobre el cuidado del cuerpo y la prevención de lesiones.
Educación y asesoramiento: Los fisioterapeutas deportivos proporcionan educación y asesoramiento sobre una variedad de temas relacionados con la salud y el bienestar, incluyendo la nutrición adecuada, el descanso y la recuperación, la prevención de lesiones, el manejo del estrés y la optimización del rendimiento deportivo.
EJERCICIO TERAPÉUTICO
Es una parte fundamental de la rehabilitación y el tratamiento de diversas condiciones médicas y lesiones. Consiste en una serie de movimientos y actividades físicas específicamente diseñadas y prescritas por profesionales de la salud, como fisioterapeutas, para mejorar la función, la fuerza, la flexibilidad, el equilibrio y la movilidad de una persona.
+info
Objetivos del ejercicio terapéutico: El ejercicio terapéutico se utiliza con varios objetivos en mente, que pueden incluir mejorar la fuerza muscular, la flexibilidad y el rango de movimiento, restaurar la función y la movilidad de las articulaciones, corregir desequilibrios musculares y posturales, mejorar la estabilidad y el equilibrio, reducir el dolor y la inflamación, y prevenir lesiones recurrentes.
Prescripción individualizada: Cada programa de ejercicio terapéutico se adapta específicamente a las necesidades y capacidades individuales de cada paciente. Esto puede incluir la selección de ejercicios específicos, la determinación del volumen (cantidad) y la intensidad (dificultad) del ejercicio, así como la progresión gradual a medida que el paciente avanza en su recuperación.
Tipos de ejercicios: El ejercicio terapéutico puede incluir una variedad de modalidades y técnicas, que pueden adaptarse según las necesidades del paciente y la condición que se esté tratando. Esto puede incluir ejercicios de fortalecimiento muscular, ejercicios de estiramiento y flexibilidad, ejercicios de equilibrio y estabilidad, ejercicios de control motor y coordinación, ejercicios de control postural, ejercicios de movilización articular, y ejercicios de entrenamiento de la marcha y la locomoción.
Modalidades de ejercicio: Además de los ejercicios convencionales, el ejercicio terapéutico puede incluir el uso de diversas modalidades y equipos de ejercicio, como bandas elásticas, pesas libres, máquinas de ejercicios de resistencia, pelotas de ejercicio, dispositivos de equilibrio y estabilidad, y equipos de ejercicios de bajo impacto como bicicletas estacionarias o elípticas.
Supervisión y progresión: Es importante que el ejercicio terapéutico sea supervisado por un profesional de la salud capacitado, como un fisioterapeuta, que pueda proporcionar orientación y corrección adecuadas durante el proceso de rehabilitación. Además, el programa de ejercicio debe ser progresivo, con ajustes regulares en la dificultad y la intensidad a medida que el paciente mejora y se acerca a sus metas de recuperación.
Incorporación en el plan de tratamiento: El ejercicio terapéutico generalmente se integra en un plan de tratamiento más amplio que puede incluir otras modalidades terapéuticas, como terapia manual, modalidades físicas (calor, frío, electroterapia), educación sobre el autocuidado y modificaciones en el estilo de vida. Al trabajar en conjunto, estas intervenciones pueden maximizar los resultados de la rehabilitación y mejorar la calidad de vida del paciente.
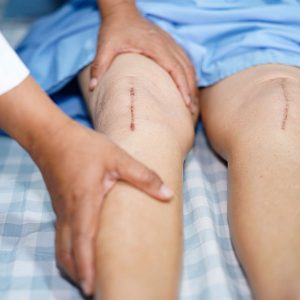
TRATAMIENTO POST-CIRUGÍA
Es un aspecto crítico del proceso de recuperación después de una intervención quirúrgica. Este tratamiento se enfoca en promover la cicatrización adecuada, restaurar la función normal y reducir el riesgo de complicaciones posteriores a la cirugía. Dependiendo del tipo de cirugía y las necesidades específicas del paciente, el tratamiento post-cirugía puede incluir una variedad de intervenciones terapéuticas y cuidados especializados.
+info
Gestión del dolor: Después de la cirugía, es común experimentar dolor y molestias en el área operada. La gestión del dolor es una parte importante del tratamiento post-cirugía y puede incluir el uso de analgésicos, técnicas de manejo del dolor como la terapia de calor o frío, y modalidades físicas como la electroterapia o la terapia manual para reducir la sensación de dolor y promover la comodidad del paciente.
Prevención de complicaciones: El tratamiento post-cirugía también se centra en la prevención de complicaciones como infecciones, coágulos sanguíneos, problemas de cicatrización de heridas y rigidez articular. Esto puede implicar el uso de vendajes compresivos, movilización temprana, ejercicios de respiración profunda y movilización de extremidades para mejorar la circulación y prevenir la formación de coágulos sanguíneos, así como la educación del paciente sobre el cuidado adecuado de la herida y signos de complicaciones.
Rehabilitación física: En muchos casos, la rehabilitación física es una parte integral del tratamiento post-cirugía, especialmente para procedimientos que afectan la función musculoesquelética, como cirugías ortopédicas o de reconstrucción. La fisioterapia y la terapia ocupacional pueden ser recomendadas para ayudar a restaurar la fuerza muscular, la movilidad articular y la función del miembro afectado, así como para mejorar el equilibrio, la coordinación y la capacidad funcional del paciente.
Cuidado de la herida: El cuidado adecuado de la herida es fundamental para prevenir infecciones y promover una cicatrización adecuada. Esto puede incluir cambios de apósitos, limpieza de la herida, aplicación de medicamentos tópicos, y seguimiento regular con el cirujano para evaluar la cicatrización y abordar cualquier preocupación o complicación que pueda surgir.
Apoyo emocional y educación: El tratamiento post-cirugía también puede incluir apoyo emocional y educación para el paciente y su familia. La cirugía puede ser estresante y emocionalmente desafiante, por lo que es importante proporcionar información y apoyo para ayudar al paciente a comprender su condición, el proceso de recuperación y las expectativas de tratamiento.
DRENAJE LINFÁTICO
Es una técnica terapéutica que se utiliza para estimular el sistema linfático del cuerpo con el objetivo de mejorar la circulación linfática, reducir la retención de líquidos y mejorar la función del sistema inmunológico. El sistema linfático es una red de vasos y ganglios linfáticos que transporta la linfa, un líquido transparente que contiene glóbulos blancos y otras sustancias importantes para la salud, a través del cuerpo. El drenaje linfático manual es una forma suave de masaje que se enfoca en mover la linfa hacia los ganglios linfáticos para su eliminación.
+info
Técnica manual: El drenaje linfático manual se realiza con movimientos suaves y rítmicos que siguen el curso natural de los vasos linfáticos. Estos movimientos de bombeo, presión y estiramiento ayudan a mover la linfa a través del sistema linfático y hacia los ganglios linfáticos, donde se filtra y se elimina del cuerpo.
Estimulación del sistema linfático: El drenaje linfático estimula la circulación linfática, lo que ayuda a eliminar toxinas, desechos metabólicos, bacterias y otras sustancias no deseadas del cuerpo. Esto puede ser beneficioso para reducir la retención de líquidos, mejorar la función del sistema inmunológico y promover la curación de lesiones y cirugías.
Beneficios para la salud: El drenaje linfático se utiliza comúnmente como parte del tratamiento para una variedad de condiciones médicas y estéticas. Algunos de los beneficios potenciales incluyen la reducción del edema (hinchazón) y la inflamación, el alivio del dolor y la sensación de pesadez en las piernas, la mejora de la circulación sanguínea y linfática, la aceleración del proceso de curación después de cirugías o lesiones, y la mejora del aspecto de la piel al reducir la celulitis y promover una mejor hidratación y nutrición de los tejidos.
Aplicaciones clínicas: El drenaje linfático se puede utilizar como parte del tratamiento para una variedad de condiciones médicas y estéticas, que incluyen linfedema (hinchazón crónica debido a una acumulación de linfa), edema posoperatorio, trastornos circulatorios, enfermedades autoinmunes, problemas dermatológicos como la celulitis y el acné, y para promover la relajación y el bienestar general.
Profesionales capacitados: El drenaje linfático manual debe ser realizado por fisioterapeutas, masajistas u otros profesionales de la salud capacitados en esta técnica. Es importante recibir tratamiento de un profesional con experiencia para garantizar la seguridad y la efectividad del drenaje linfático.

CEFALEAS Y MIGRAÑAS
Es un enfoque terapéutico que aborda estas condiciones mediante una combinación de técnicas físicas, ejercicios terapéuticos y educación al paciente. El objetivo principal de la fisioterapia en este contexto es aliviar el dolor de cabeza, reducir la frecuencia e intensidad de los episodios, mejorar la función física y promover el bienestar general del individuo afectado.
+info
Medicamentos: Se pueden utilizar una variedad de medicamentos para tratar las cefaleas y las migrañas. Esto puede incluir analgésicos de venta libre como el paracetamol y el ibuprofeno para cefaleas leves, así como medicamentos recetados más potentes como los triptanos y los medicamentos preventivos para las migrañas más graves y recurrentes.
Terapia física: La fisioterapia y la terapia física pueden ser útiles para algunas personas con cefaleas y migrañas, especialmente si los síntomas están relacionados con tensiones musculares, problemas posturales o disfunción en el cuello y la columna vertebral. Esto puede incluir técnicas de terapia manual, ejercicios de estiramiento y fortalecimiento, terapia de relajación y técnicas de control del estrés.
Modificación del estilo de vida: Hacer cambios en el estilo de vida y adoptar hábitos saludables puede ayudar a reducir la frecuencia y la gravedad de las cefaleas y las migrañas. Esto puede incluir mantener una dieta equilibrada, hacer ejercicio regularmente, dormir lo suficiente, evitar el estrés y la fatiga, mantenerse bien hidratado, y evitar los desencadenantes conocidos como ciertos alimentos, bebidas, olores o situaciones.
Terapias complementarias: Algunas personas encuentran alivio de las cefaleas y las migrañas a través de terapias complementarias como la acupuntura, la acupresión, la quiropráctica, la osteopatía, la meditación, el yoga y la biofeedback. Estas terapias pueden ayudar a reducir el estrés, mejorar la circulación, aliviar la tensión muscular y promover la relajación, lo que puede ser beneficioso para algunas personas que experimentan cefaleas y migrañas.
ARTICULACIÓN TEMPOROMANDIBULAR
ATM es una de las articulaciones más complejas del cuerpo humano y se encuentra ubicada bilateralmente justo por delante de cada oído, donde la mandíbula se une al cráneo. Esta articulación es esencial para funciones cotidianas como hablar, masticar y tragar. El trastorno de la articulación temporomandibular (ATM) es un término general que describe problemas relacionados con esta articulación y los músculos que la rodean.
+info
Estructura de la ATM: La articulación temporomandibular está formada por la articulación condilar, que es la unión entre la mandíbula y el cráneo, y el disco articular, que actúa como una almohadilla amortiguadora entre los dos huesos. También está rodeada por un complejo sistema de músculos, ligamentos y tejido conectivo que facilitan el movimiento y la estabilidad de la mandíbula.
Funciones de la ATM: La ATM permite movimientos de apertura y cierre de la boca, así como movimientos de deslizamiento y rotación de la mandíbula. Además de estas funciones básicas, la ATM también está involucrada en funciones como hablar, masticar, tragar y bostezar.
Trastorno temporomandibular (TMD): El trastorno temporomandibular (TMD) es un término que se utiliza para describir una serie de problemas que afectan a la ATM y los músculos circundantes. Los síntomas del TMD pueden incluir dolor en la mandíbula, dificultad para abrir o cerrar la boca, chasquidos o crepitación al abrir o cerrar la boca, dolor de cabeza, dolor de oído, tensión en la mandíbula, y bloqueo o desplazamiento de la mandíbula.
Causas del TMD: El TMD puede ser causado por una variedad de factores, que incluyen el estrés, la tensión muscular, el bruxismo (rechinar de dientes), la artritis, lesiones traumáticas, la maloclusión dental (mordida incorrecta), y hábitos como morderse las uñas o masticar chicle en exceso.
Diagnóstico y tratamiento: El diagnóstico del TMD generalmente implica una evaluación clínica realizada por un profesional de la salud, que puede incluir un examen físico, preguntas sobre los síntomas y la historia clínica del paciente, y en algunos casos, pruebas de diagnóstico por imágenes como radiografías o resonancia magnética. El tratamiento del TMD puede incluir medidas conservadoras como el uso de férulas de descarga para proteger los dientes del bruxismo, terapia física para mejorar la movilidad y reducir la tensión muscular, medicamentos para controlar el dolor y la inflamación, y en casos severos, cirugía para corregir problemas estructurales de la ATM.
ALTERACIONES POSTURALES A TRAVÉS DE CADENAS MUSCULARES
Son desequilibrios en la alineación y la función del cuerpo que afectan a múltiples grupos musculares y articulaciones a lo largo de una cadena específica. Estas alteraciones pueden surgir debido a diversos factores, como el estilo de vida sedentario, la falta de ejercicio, lesiones previas, malos hábitos posturales y desequilibrios musculares.
Las cadenas musculares se refieren a las interacciones entre grupos musculares y tejidos conectivos que trabajan juntos para mantener la postura y el movimiento del cuerpo. Cuando una cadena muscular específica se ve comprometida, ya sea por debilidad, acortamiento o restricción, puede provocar desequilibrios posturales y disfunciones biomecánicas en otras partes del cuerpo a lo largo de esa cadena.
+info
Algunas cadenas musculares más comunes y las alteraciones posturales asociadas:
Cadena muscular anterior: Esta cadena incluye los músculos de la parte frontal del cuerpo, como los flexores de la cadera, los músculos del abdomen y los músculos del pecho. Cuando esta cadena está acortada o tensa, puede causar una postura encorvada hacia adelante, aumento de la curvatura lumbar (lordosis), hombros redondeados hacia adelante y cabeza adelantada.
Cadena muscular posterior: Esta cadena incluye los músculos de la parte posterior del cuerpo, como los extensores de la cadera, los músculos de la espalda baja, los isquiotibiales y los músculos de la pantorrilla. Cuando esta cadena está debilitada o elongada, puede resultar en una postura encorvada hacia atrás, aplanamiento de la curvatura lumbar, caderas adelantadas y cabeza inclinada hacia adelante.
Cadena lateral: Esta cadena abarca los músculos de un lado del cuerpo, incluyendo los músculos de la cadera, la espalda baja, el costado del torso y el cuello. Las alteraciones en esta cadena pueden provocar una inclinación pélvica lateral, una rotación de la columna vertebral y una inclinación de la cabeza hacia un lado.
Cadena cruzada superior e inferior: Estas cadenas abarcan músculos y tejidos conectivos a través de las diagonales del cuerpo. Una alteración en la cadena cruzada superior puede manifestarse como un hombro alto o elevado, una inclinación de la cabeza hacia un lado y una rotación de la columna vertebral superior. Mientras tanto, una alteración en la cadena cruzada inferior puede provocar una rotación pélvica y una desalineación en las piernas.
El tratamiento de las alteraciones posturales a través de cadenas musculares implica una evaluación detallada para identificar los desequilibrios musculares y las disfunciones biomecánicas específicas. Luego, se puede implementar un plan de tratamiento individualizado que incluya ejercicios de fortalecimiento y elongación muscular, técnicas de terapia manual, corrección de hábitos posturales, educación sobre el autocuidado y modificaciones en el estilo de vida para abordar las causas subyacentes y promover una postura más equilibrada y saludable.